Caro(a) aluno(a), ao longo da Unidade III, serão contemplados conteúdos relacionados à fisiologia cardiovascular, elucidando a circulação plasmática no coração, pulmão e rede vascular. Desse modo, é possível indicar alterações da distribuição sanguínea de acordo com a necessidade tecidual. Nesta unidade, também iremos abordar o sistema respiratório, em especial, no que se refere às trocas gasosas que todos os seres humanos devem realizar, seja para a manutenção da vida ou para as atividades esportivas.
Durante a prática de exercício físico, por exemplo, os sistemas cardiovascular e respiratório atuam intensamente e de forma conjunta para suprir as demandas fisiológicas do indivíduo, como respiração, troca gasosa, circulação sanguínea, controle da pressão arterial e frequência cardíaca, dentre outros, de forma mais intensa do que em repouso .
Caro(a) aluno(a), o coração humano será alvo de análises ou monitoramento durante os treinamentos que um profissional de Educação Física irá propor, um exemplo é pensar que em repouso uma pessoa bombeia de quatro a seis litros de sangue por minuto, podendo em exercício intenso, elevar de quatro a sete vezes esse valor. Por essas e diversas outras razões, é imprescindível entender como esse órgão funciona.
É possível considerar o coração a partir de duas partes similares, em que o lado direito movimenta sangue venoso, rico em dióxido de carbono e o esquerdo que transporta sangue arterial, rico em oxigênio.
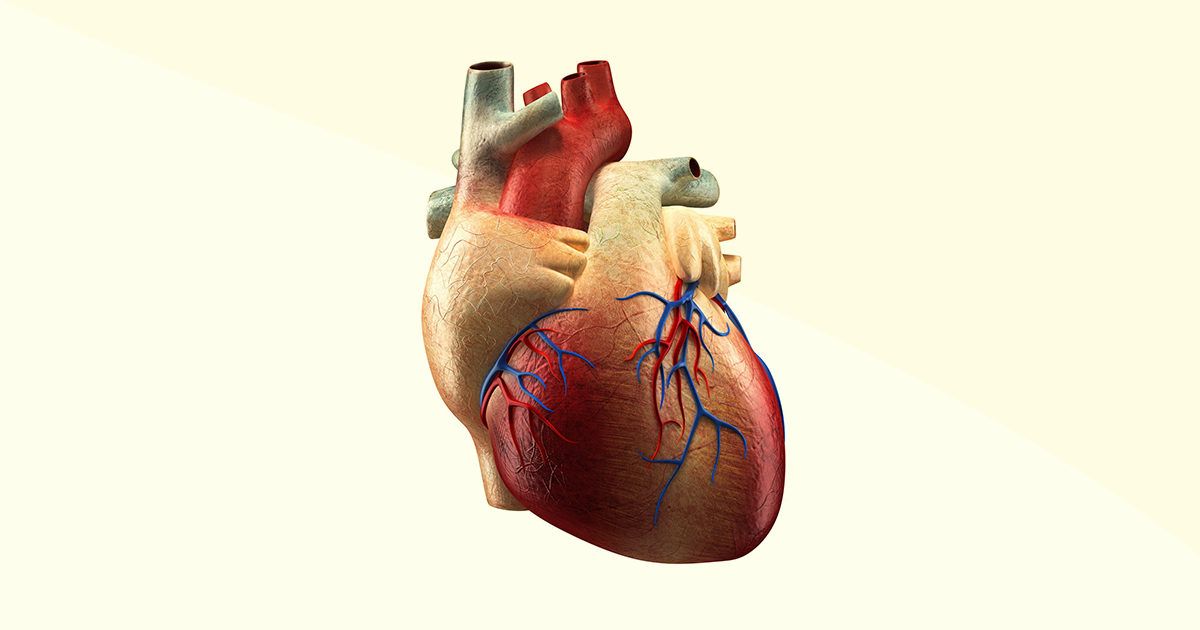
Busque, em sua memória, conhecimentos de anatomia humana, e responda: o sangue que chega ao coração o faz por meio de veias ou artérias? E o sangue que sai do coração, deixa-o por meio de veias ou artérias? As confusões começam aqui, pois sempre aprendemos que veias transportam sangue desoxigenado e artérias sangue oxigenado, no entanto, deve-se evitar esse equívoco, pelo menos no que se refere ao coração. Para isso, memorize o seguinte: se chega ao coração, faze-o pelas veias; se deixa o coração, deixa-o pelas artérias.
Começamos, neste momento, a compreender como o fluxo sanguíneo percorre as estruturas cardíacas, vasculares e pulmonares.
O sangue chega por meio da veia cava (inferior e superior) rico em dióxido de carbono no átrio direito; este, por sua vez, deverá passar para o ventrículo direito, no entanto, para que isso ocorra, um mecanismo importantíssimo deve acontecer, você sabe qual é? A resposta é a diferença de pressão. Isso porque o corpo humano funciona, basicamente, mediado por esse procedimento e quase todo transporte corporal ocorre por meio de diferenças de pressão.
Veja, a seguir, as estruturas anatômicas do coração.
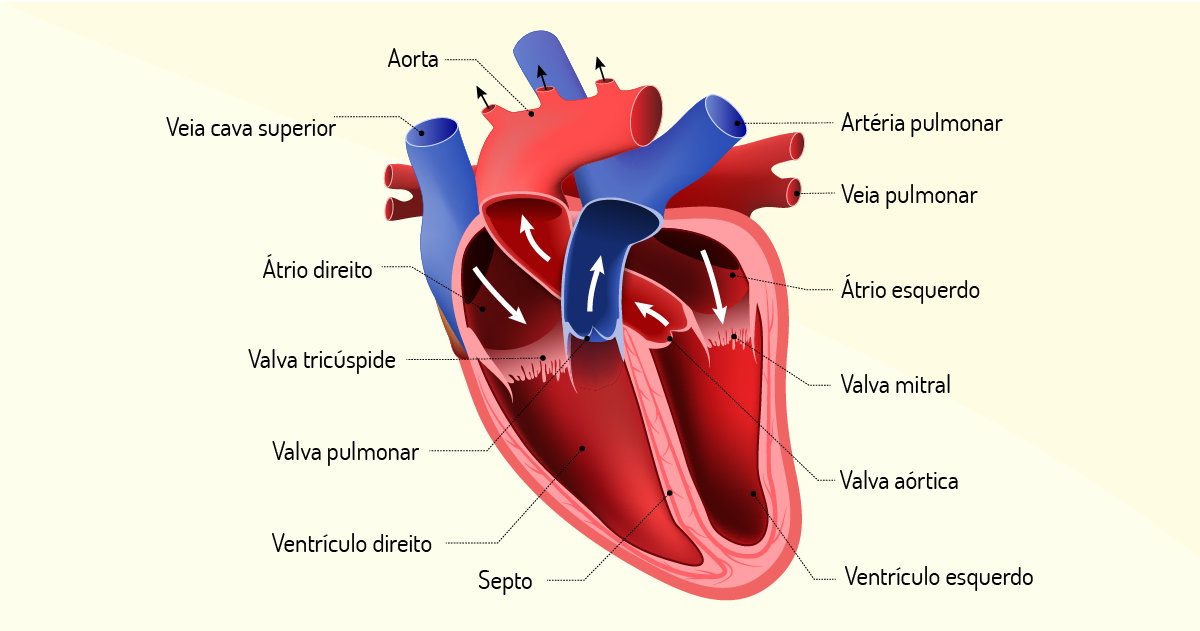
É necessário ocorrer diferença de pressão entre o átrio direito e o ventrículo direito, somente assim as válvulas atrioventriculares se abrirão, para que o sangue flua para a região ventricular. Para promover a elevação de pressão no átrio, ocorre uma contração isovolumétrica, que corresponde a uma contração muscular, sem alterar o volume da câmara cardíaca (GUYTON; HALL, 2011). Para facilitar o seu entendimento desse mecanismo, proponho a você a seguinte reflexão: imagine uma garrafa cheia de água, feche a tampa da garrafa e aperte-a com suas mãos. A pressão interna ficará maior ou menor? A resposta é muito maior. Com isso, você acaba de promover diferença de pressão entre átrios e ventrículos. Agora, a válvula atrioventricular irá abrir-se e o sangue fluirá para o ventrículo direito. Aproximadamente 80% de todo o sangue passará rapidamente e cerca de 20% deverá ser propulsionado para os ventrículos por meio de um mecanismo denominado bomba de escorva (GUYTON; HALL, 2011).
Agora, com o sangue na câmara ventricular, devemos, novamente, promover diferença de pressão para que o sangue passe para a próxima estrutura, agora, artéria pulmonar (sai do coração). Talvez você esteja questionando-se: se uma contração isovolumétrica é necessária para a criação das diferenças de pressão, o sangue não voltará ao átrio, pois a válvula atrioventricular está aberta! Isso mesmo, no entanto, quando ocorre, no ventrículo, a contração isovolumétrica e, no átrio, relaxamento isovolumétrico (para receber da veia cava mais sangue), esse mecanismo irá fechar as válvulas atrioventriculares. Desse modo, só resta, ao sangue, abrir a válvula semilunar pulmonar, ganhar a artéria e chegar aos pulmões (MOHRMAN; HELLER, 2008); (GUYTON; HALL, 2011).
Quando o sangue está junto aos pulmões, um mecanismo famoso para a troca de gases ocorre, isto é, a hematose. Após a troca de gases (dióxido de carbono por oxigênio), o sangue voltará ao coração por meio de uma veia pulmonar e desaguará no átrio esquerdo, agora, rico em oxigênio.
Agora, faço-lhe um novo questionamento: como o sangue sairá do átrio esquerdo e passará ao ventrículo esquerdo? Da mesma maneira que ocorreu do lado direito, primeiro, promove-se a contração isovolumétrica, que permitirá a criação de uma diferença de pressão, como consequência, a abertura da valva atrioventricular esquerda (bicúspide ou mitral), e o sangue fluirá ao ventrículo esquerdo. Nesse momento, um relaxamento isovolumétrico ocorre na câmara atrial e uma contração isovolumétrica na câmara ventricular. Esse evento promove diferença de pressão entre as câmaras cardíacas, fechando a valva atrioventricular direita (tricúspide) e abrindo a valva semilunar aórtica e, como consequência, ocorre o volume de ejeção sanguínea para a circulação sistêmica, mecanismo conhecido como sístole (TORTORA; DERRICKSON, 2016).
Vale lembrar que a valva atrioventricular esquerda é chamada tricúspide, pois esta é formada por um conjunto de três válvulas, assim como a valva atrioventricular direita é chamada de bicúspide (ou mitral), pois é formada por um conjunto de duas válvulas (TORTORA; DERRICKSON, 2016). Essas valvas controlam a descida do sangue do átrio para o ventrículo. Veja estas e as demais valvas na Figura 3.5 a seguir.

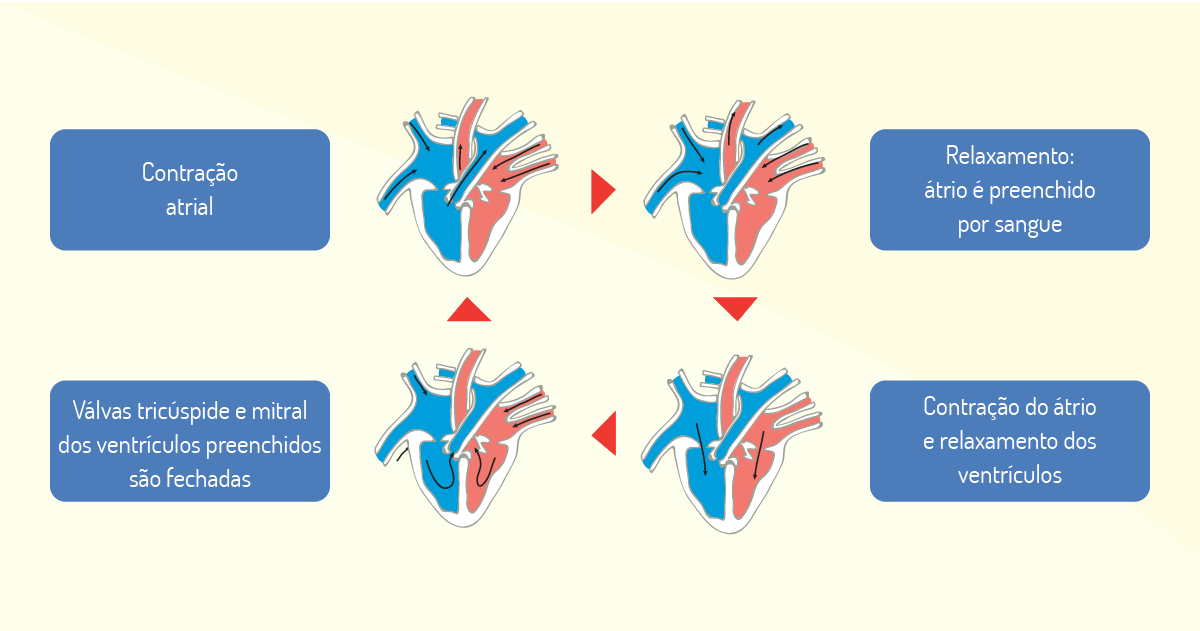
O ciclo cardíaco é composto por diástole, que é o relaxamento da câmara cardíaca, a qual se enche de sangue, e a sístole, o momento contrátil, em que ocorre o esvaziamento da câmara ventricular. A diástole é iniciada a partir do fechamento das válvulas semilunares (a bicúspide e a tricúspide) e finaliza com a contração do átrio. Aqui, o sangue fluirá do átrio para o ventrículo. A pressão cairá a níveis menores, a 5 mmHg, sendo que, ao final da fase, a pressão terá uma ligeira elevação, devido ao sangue proveniente da contração do átrio. A fase da diástole é dividida em: 1) relaxamento ventricular isovolumétrico; 2) enchimento ventricular rápido; 3) enchimento ventricular lento; e 4) contração do átrio. A sístole é iniciada com a contração do ventrículo e finaliza com o final da ejeção do ventrículo, o qual é um período que se situa logo após o fechamento das válvulas semilunares. Há um aumento significativo na pressão ventricular, em cerca de 5 mmHg, no estado de repouso para cerca de 120 mm Hg. Após a ejeção da maioria do sangue, a pressão nivela-se e começa a cair. Esta fase é dividida em: 1) contração isovolumétrica; 2) ejeção ventricular rápida; e 3) ejeção ventricular lenta (GUYTON; HALL, 2011).
Caro(a) aluno(a), o coração bombeia todo sangue que a ele chega pelo retorno venoso (Mecanismo de Frank-Starling). Para tanto, um mecanismo de estimulação elétrica é necessário, desse modo, a contração do músculo cardíaco ocorre por meio de impulsos elétricos iniciados pelo Nódulo Sinoatrial, uma espécie de bateria própria, o que possibilita, a esse órgão, funcionar sem os comandos do sistema nervoso central. Porém, o coração pode e deve ser influenciado por um mecanismo extrínseco, gerenciado pelo sistema nervoso autônomo simpático e parassimpático, regulando, para cima ou para baixo, os batimentos cardíacos e a força de contração (GUYTON; HALL, 2011; MOHRMAN; HELLER, 2008).
Os estímulos gerados pelo nodo sinoatrial serão passados para o Nódulo Atrioventricular, seguido os feixes de His com uma velocidade de condução um pouco mais lenta, o que possibilitará a criação de dois sincícios (muitas células que se contraem ao mesmo tempo). Vamos considerar o seguinte exemplo: se uma bexiga cheia de água for apertada em sua totalidade, certamente, irá estourar. No entanto, se apenas metade dessa mesma bexiga for pressionada, a água será deslocada para o outro lado, sem danificar o balão. No coração, não é diferente. Contraem-se, primeiro, os átrios e, depois de um microintervalo de tempo, os ventrículos, uma primeira metade e depois a outra metade do coração.
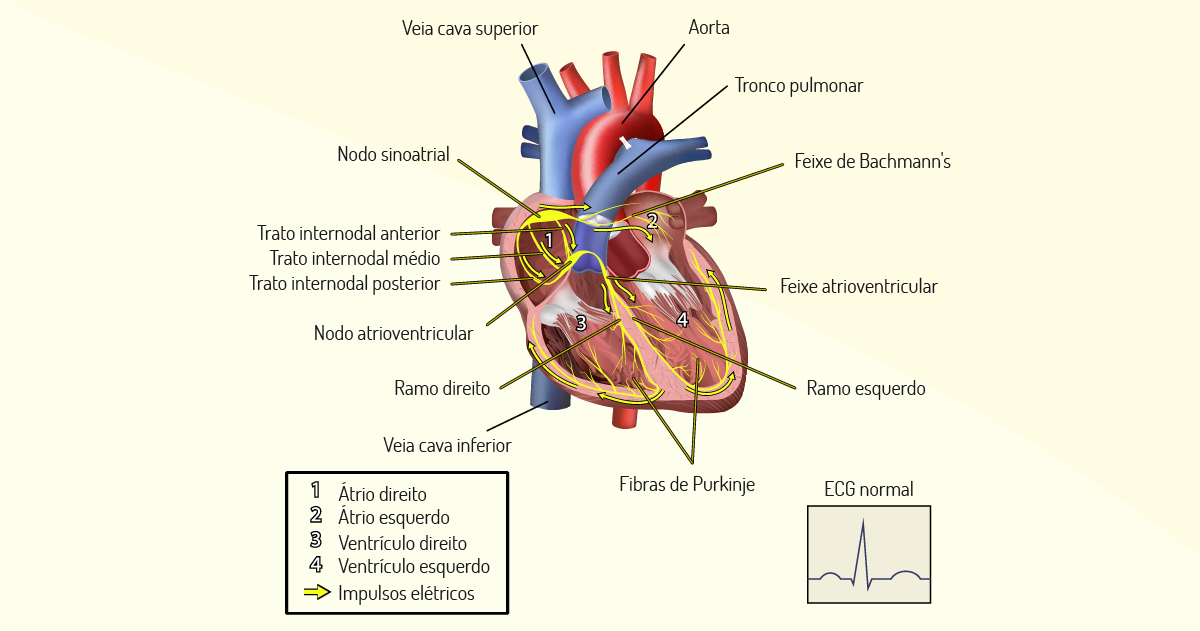
Os feixes de His compõem um conjunto de células musculares cardíacas, que possuem especialização em condução elétrica, que transmitem impulsos elétricos vindos do nodo atrioventricular. Já as fibras de Purkinje compõem um sistema de condução do estímulo elétrico no coração. Isso permite que o coração contraia-se coordenadamente. São fibras largas que intervêm na condução do nódulo atrioventricular para os ventrículos (GUYTON; HALL, 2011).
Foi apresentado, a você, que o coração pode ser influenciado por um mecanismo extrínseco. No entanto, este também pode ser regulado por um mecanismo intrínseco para o bombeamento cardíaco, denominado Mecanismo Frank-Starling (MOHRMAN; HELLER, 2008; CURI, 2017).
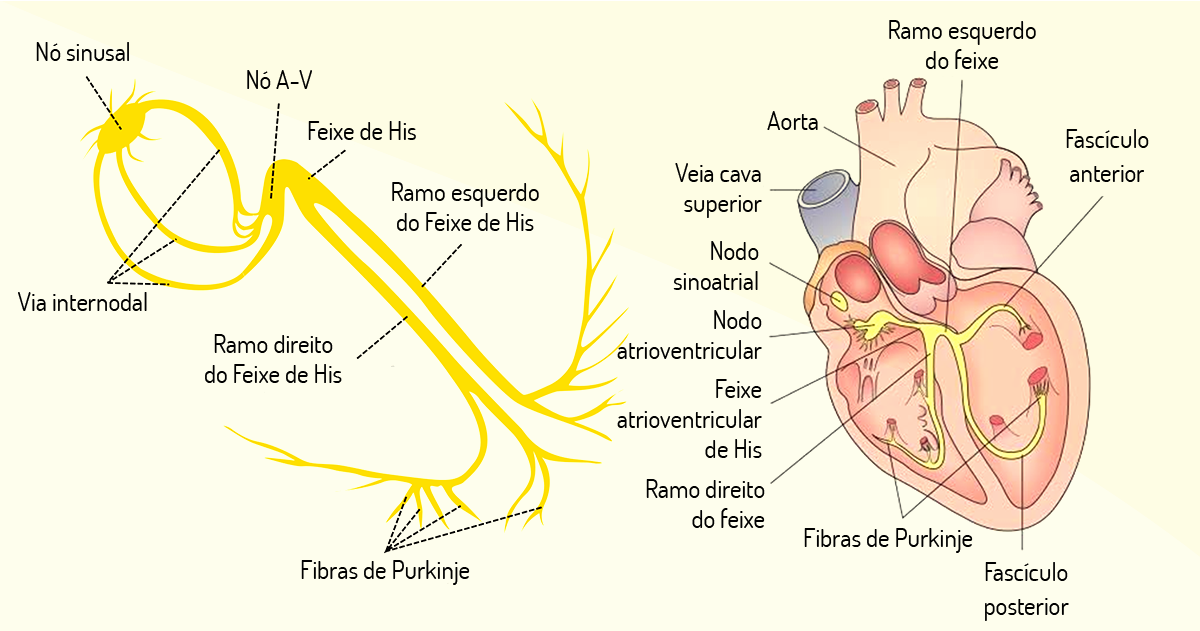
As fibras musculares cardíacas, ao receberem maior volume de sangue proveniente do retorno venoso, tornam-se mais distendidas, devido ao maior enchimento de suas câmaras, o que promoverá uma estimulação contrátil, que irá impedir o represamento de sangue. Esse mecanismo intrínseco pode funcionar sem qualquer influência nervosa.
Como verificamos no módulo anterior, o sangue venoso deve desaguar no átrio direito. Assim, considera-se que uma pressão atrial direita é próxima a zero, ou seja, a pressão no sistema venoso é determinada, em sua maior parte, pela pressão existente no átrio direito.
Existe pressão também fora da área central do coração, denominada Pressão Venosa Periférica, ou seja, pressão nas veias periféricas; esta é determinada por cinco fatores principais:
Agora, vamos falar de pressão sanguínea, que é a força que o sangue exerce contra as paredes do vaso (distensão do vaso). Essa pressão é importante para o movimento sanguíneo, bem como é possível sentir a pressão arterial pulsátil (PA = débito cardíaco x resistência periférica total). Essa pressão de pulsação pode ser sentida no pescoço ou no punho, onde percebe-se a movimentação da rede vascular. O bombeamento de sangue ocorre em pequena quantidade por batimento cardíaco e a pressão aumenta durante a sístole e diminui na diástole (MOHRMAN; HELLER, 2008; GUYTON; HALL, 2011).
Comumente, ao aferir a pressão arterial (em repouso), o maior valor verificado é referente à fase sistólica, aproximadamente, 120 mmHg, e o valor mínimo ou pressão mínima representa a fase diastólica, 80 mmHg. São desses valores que, normalmente, lê-se 12x8 (MOHRMAN; HELLER, 2008).
Evidentemente, a pressão arterial pode variar com o aumento da idade, apresentando anormalidades na pressão de pulso. Isso pode ocorrer pela arteriosclerose, que diminui a distensibilidade da artéria. Ao longo do processo de envelhecimento, pode ocorrer, também, insuficiência aórtica, em que a válvula não se fecha e, como consequência, apresentará alta pressão de pulso.
A circulação sanguínea depende dos seguintes componentes do sistema tubular:
a) artérias (proteína elastina nas artérias superiores).
b) arteríolas (musculatura lisa) – resistência periférica.
c) capilares (somente endotélio) = sem fluxo contínuo.
d) vênulas.
e) veias.
O sangue que será bombeado pelo coração deixará o músculo cardíaco de modo muito rápido, assim, as artérias devem ser muito fortes, grossas e calibrosas. Se a rede arterial não apresentasse esta característica, certamente, iria romper com a alta pressão de sangue, que seria ejetado do coração, mas apenas um cuidado: mesmo sendo fortes, as artérias apresentam pequena distensibilidade, pois não são rígidas, como muitos pensam. As artérias transportam sangue sob alta pressão em fluxo constante até atingir as arteríolas. As artérias distribuem sangue em alta velocidade, conduzindo o volume plasmático dos ventrículos às respectivas redes microcirculatórias. Veja, a seguir, a estrutura da parede de uma artéria.
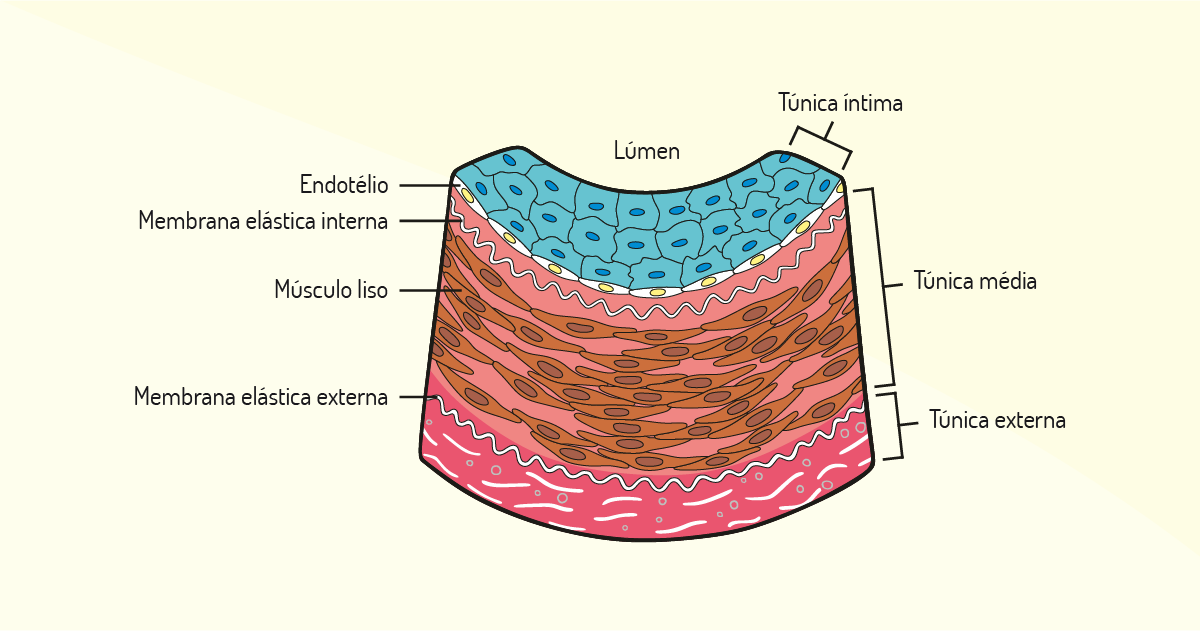
Existem poucas, mas algumas diferenças entre as paredes que revestem a artéria e a veia. Veja-as a seguir.
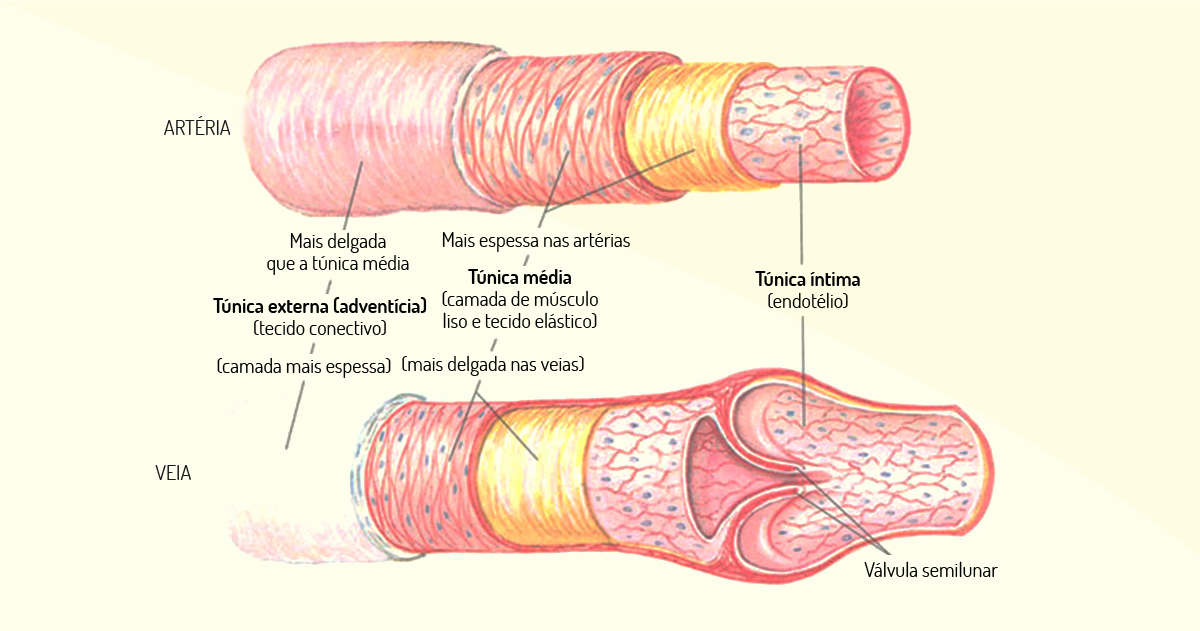
Diferenças nas paredes das artérias e veias. Após o sangue atingir as arteríolas, que são pequenos ramos finais do sistema arterial, este será liberado para os capilares. As arteríolas agem como condutos de controle, apresentam fortes paredes musculares e, evidentemente, não são tão fortes como uma artéria, mas, ainda assim, são muito resistentes. Além do mais, apresentam a capacidade de fechamento e dilatação do vaso (por ação do músculo liso em suas paredes), o que permite a alteração do fluxo sanguíneo, devido à necessidade tecidual.
Os capilares sanguíneos são os responsáveis por efetuar trocas de líquidos, nutrientes, eletrólitos, hormônios e outras substâncias do sangue com o líquido intersticial. Para isso, as paredes desse componente devem ser finas e permeáveis a pequenas substâncias moleculares.
Existem, também, as vênulas, que irão coletar o sangue dos capilares e ficarão cada vez maiores, formando progressivamente as veias. Agora, responda: onde está armazenada a maior parte do sangue existente em nosso corpo? A resposta é: nas veias. Cerca de 60% de todo o sangue corporal estará guardado nesta rede tubular, funcionando como um reservatório de sangue extra, em função de sua alta distensibilidade. Nas veias, existe circulação de sangue sob baixa pressão, pois suas paredes são finas. As veias são um conduto para o transporte do sangue das vênulas (dos tecidos) ao coração.
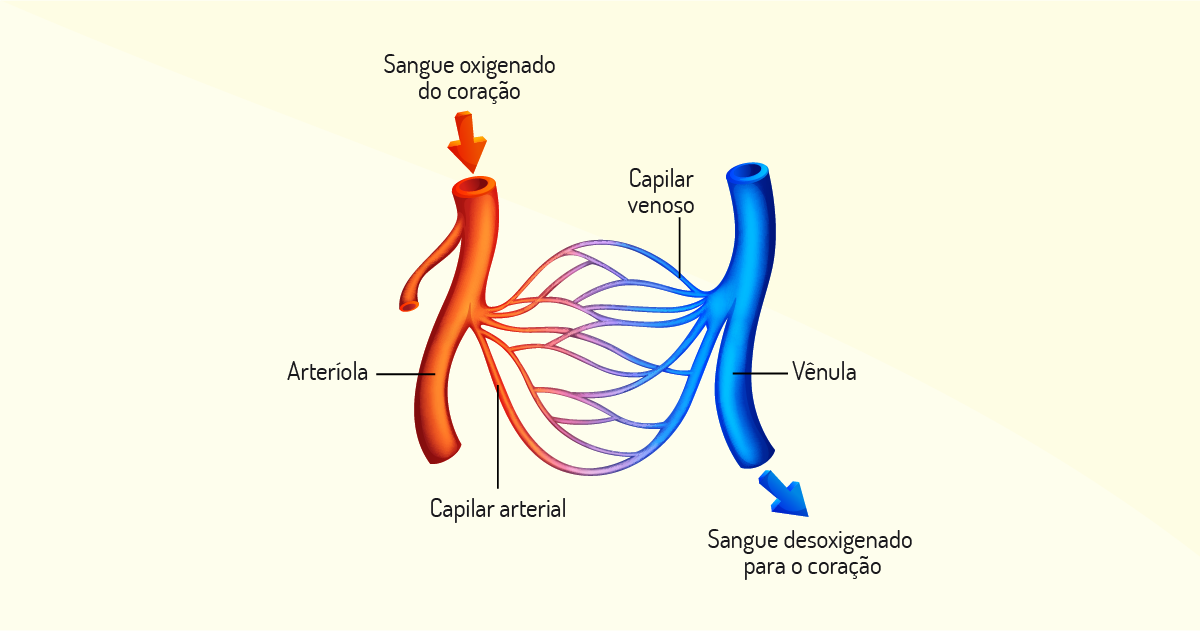
Em síntese, o sangue é bombeado por meio de uma sístole do músculo cardíaco e ganha a circulação periférica por meio das artérias. Esta levará o sangue sob altíssima pressão até as arteríolas e, consequentemente, aos capilares. Os capilares irão realizar as trocas necessárias entre o sangue arterial e os tecidos corporais. Após a atividade tecidual, as vênulas receberão o sangue a ser limpo, chegando às veias e, por consequência, o sangue venoso será levado até o coração. Desse modo, todo o processo de ciclo cardíaco irá recomeçar.
O débito cardíaco é a medida de desempenho do coração. Em outras palavras, é, em um minuto, volume de sangue sendo bombeado pelo coração. Para encontrá-lo, multiplica-se a frequência cardíaca pelo volume sistólico. Por exemplo, se o coração de um atleta está batendo 60 vezes por minuto e, a cada batimento, 70 mililitros de sangue são ejetados, o débito cardíaco é de 42.000 ml/minuto. Já o volume sistólico representa o volume de sangue que é bombeado pelo ventrículo esquerdo por batimento. Este é calculado usando medidas volumétricas de ecocardiograma e tomando o volume de sangue no ventrículo ao fim da contração (denominado volume sistólico final) e subtraindo o volume logo antes do início (chamado de volume diastólico final) (GUTYON; HALL, 2011).
Outro termo importante sobre volume cardíaco é o volume de ejeção. O volume de ejeção é o volume (quantidade) de sangue lançado em cada contração do ventrículo (KACH; KACH; MCARDLE, 2016).
Vimos, anteriormente, que o sangue passa pelas artérias com uma certa pressão. Em níveis patológicos, temos o diagnóstico de Hipertensão arterial, mais comum com o avançar da idade. Deixo, para você, um artigo que irá lhe ajudar a compreender melhor esta doença tão comum na população brasileira no link: <https://bit.ly/2XX9EW9>. Acesso em: 12 jul. 2019.

Dentre as doenças crônicas não transmissíveis mais prevalentes na população mundial, tem-se a hipertensão arterial sistêmica, que é, geralmente, causada por aterosclerose, exteriorizando-se, predominantemente, por acometimento cardíaco, cerebral, renal e vascular periférico. A hipertensão arterial sistêmica é responsável, em média, por 25 e 40% das causas multifatoriais da cardiopatia isquêmica e dos acidentes vasculares cerebrais, respectivamente. Como uma das formas de tratamento não medicamentosas da doença, destaca-se a prática de exercício físico (GUYTON; HALL, 2011).

O coração é um órgão muscular oco, que funciona como uma bomba contrátil. Desse modo, para que o sangue seja direcionado a todos os tecidos corporais, depende das estruturas tubulares que compõem a rede vascular. Posto isso, sobre veias e artérias, assinale a alternativa correta.
Artérias participam diretamente da circulação sanguínea, mas nem todas participam direta ou indiretamente da circulação sistêmica.
Incorreta. Na circulação sistêmica, o sistema circulatório transporta o sangue oxigenado para longe do coração e retorna o sangue desoxigenado de volta para o coração. Nesse tipo de circulação, todas as artérias participam da circulação sistêmica.
Veias são vasos que aumentam gradativamente seu calibre, conforme aproximam-se do coração.
Correta: As veias são altamente elásticas e, devido à quantidade de sangue, aumentam o seu calibre, ao aproximarem-se do coração.
Coronárias, carótida e femoral são algumas das principais veias existentes no corpo humano.
Incorreta. As veias são os vasos sanguíneos que transportam o sangue em direção ao coração. Estas são em maior quantidade, se comparadas às artérias. A veia cava superior e inferior, por exemplo, é um dos principais exemplos. As coronárias, carótida e femoral são artérias.
Cava superior, cava inferior e porta são algumas das principais artérias existentes no corpo humano.
Incorreta. As artérias são os vasos sanguíneos que transportam sangue do coração para o corpo. Estas são menos numerosas, se comparadas às veias. As coronárias, carótida e femoral são exemplos de artérias. A cava superior, cava inferior e porta são veias.
Artérias transportam o sangue que recebem dos órgãos e veias e levam o sangue para irrigar os mesmos órgãos.
Incorreta. Envolvendo um sistema fechado, há a circulação humana, na qual o coração é o órgão central. Compõem este sistema, também, o sangue e vasos sanguíneos, como as veias, vênulas, artérias, arteríolas e capilares. São as veias que transportam sangue dos órgãos para o coração. As artérias transportam sangue do coração para os órgãos.
Estimado(a) aluno(a), dando continuidade a esta unidade, serão abordados assuntos referentes ao sistema respiratório dos seres humanos. Neste momento, faz-se a seguinte pergunta: qual(is) a(s) função(ões) principal(is) da respiração? A resposta correta é captar o oxigênio. Contudo, o sistema respiratório realiza a troca de gases (hematose) de maneira simultânea, ou seja, absorve oxigênio (O2) e elimina dióxido de carbono (CO2). No entanto, se pudéssemos escolher um ou outro, a maior preocupação seria eliminar CO2, uma vez que esse gás, em grande quantidade, aumenta a toxicidade de nosso organismo.
A ventilação pulmonar destaca-se dentre os principais fatores da respiração. Esta ventilação resulta do influxo (inspiração) e efluxo (expiração) de ar entre a atmosfera (meio ambiente) e os alvéolos pulmonares, além da difusão de oxigênio (O2) e dióxido de carbono (CO2) entre os alvéolos e o sangue; do transporte no sangue e líquidos corporais, bem como suas trocas com as células de todos os tecidos corporais. Por fim, podemos incluir, também, na ventilação pulmonar, a regulação da própria ventilação e de outros aspectos da respiração (WARD; WARD; LEACH, 2012).
A troca de O2 e CO2, a nível alvéolo-capilar (hematose) ocorre de maneira muito rápida. Além disso, praticamente tudo em nosso organismo depende das diferenças de pressão em que os gases migram do meio mais concentrado para o meio menos concentrado. Por exemplo, se, no alvéolo, existe o produto da inspiração, nessa estrutura existirá muito O2 (104 mmHg) e pouco CO2 (40 mmHg). Por outro lado, no capilar, ocorre o inverso, pouco O2 (40 mmHg) e muito CO2 (45 mmHg). Desse modo, o O2 presente no alvéolo passará para o capilar sanguíneo e o CO2 irá ao alvéolo para ser expelido na expiração (GUYTON; HALL, 2011).
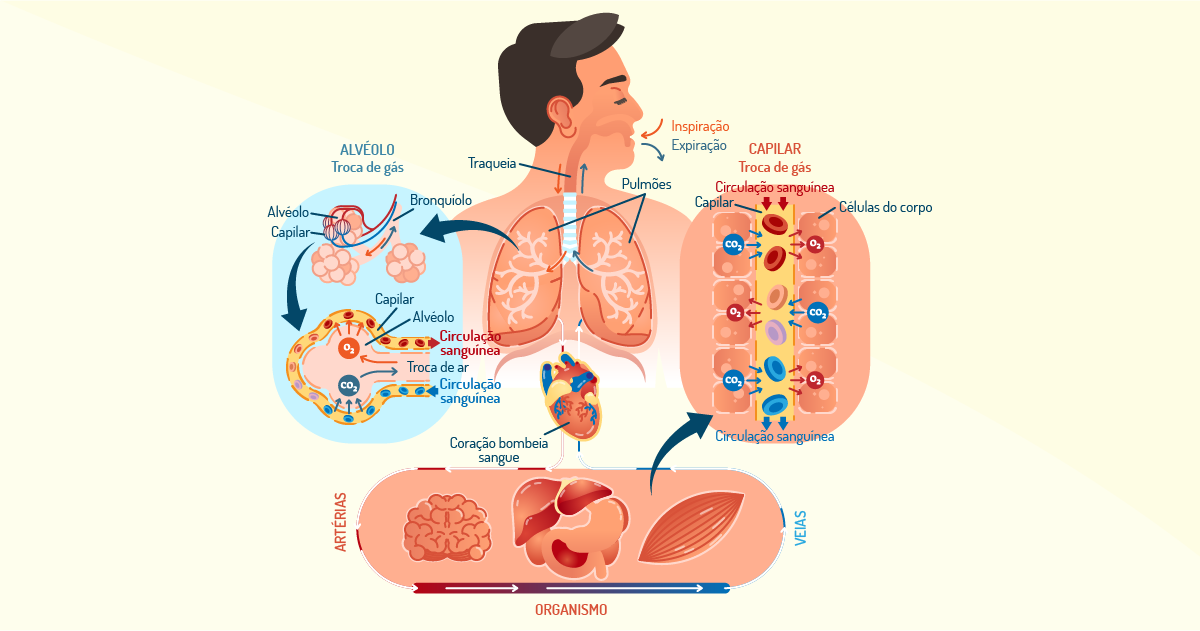
Evidentemente, para que a respiração aconteça, faz-se necessário alguns comandos neurais ou, em outras palavras, ativação dos centros respiratórios. Essas estruturas responsáveis pelo controle da respiração estão subdivididas em: grupo respiratório dorsal, situado na porção dorsal do bulbo, responsável, principalmente, pela inspiração; grupo respiratório ventral, localizado na parte ventrolateral do bulbo, encarregado pela expiração; centro pneumotáxico, porção dorsal superior da ponte, controle da frequência e profundidade respiratórias (GUYTON; HALL, 2011).

Veja, também, na Figura 3.14, o processo de respiração e hematose.
Considerando a pressão atmosférica constante sobre nossas cabeças e, se a diferença de pressão é importante para a troca dos gases em nível pulmonar, como promovemos essas diferenças? Uma dica, realizamos esses mecanismos de modo inconsciente, ou seja, por meio da inspiração e expiração; primeira associada à captação de O2 e a segunda à eliminação de CO2. Vale, aqui, mais uma ressalva: o ar atmosférico é composto por oxigênio (21%) e nitrogênio (78%), que está em maior concentração, no entanto, não o absorvemos, bem como dióxido de carbono (0,03%) em quantidades desprezíveis.
Os movimentos inspiratórios e expiratórios dependem da expansão ou contração dos pulmões, ou seja, subida ou descida do diafragma, o que aumenta ou diminui a cavidade torácica, além da elevação ou depressão das costelas (aumenta ou diminui o diâmetro anteroposterior da cavidade torácica).
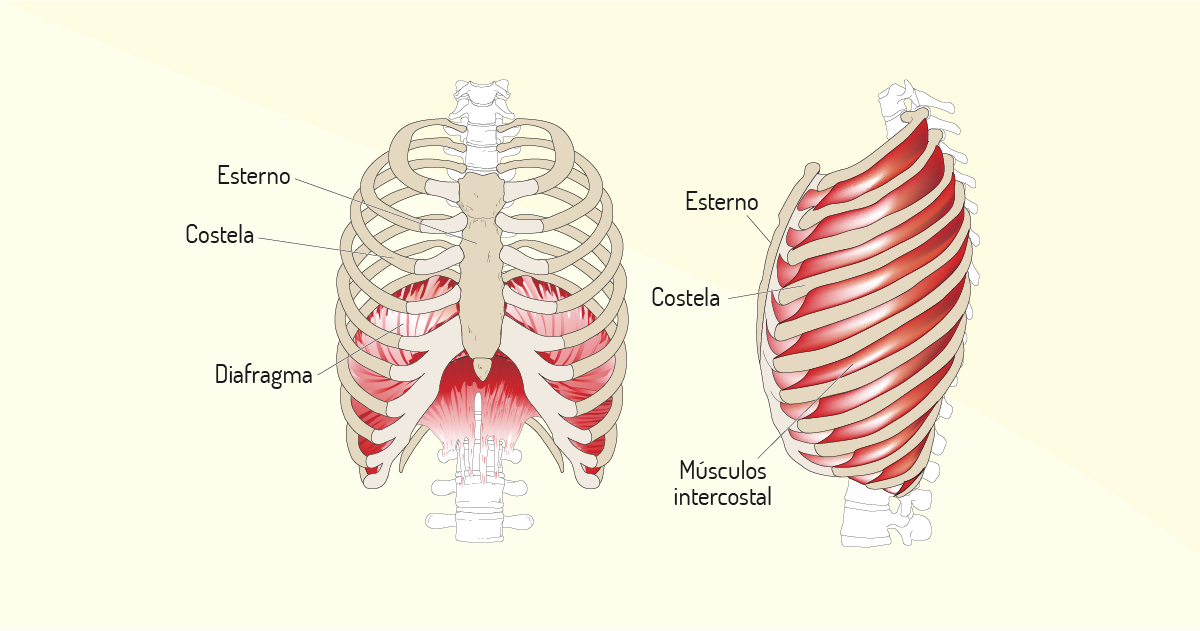
Realize a inspiração (puxe o ar) e perceba o que ocorre com o seu tórax. Agora, execute a expiração (solte o ar) e verifique o movimento da cavidade torácica. Verificou que, quando se puxa o ar para captar O2, o peito expande-se, aumentando o espaço anteroposterior para os pulmões e, ao mesmo tempo, um dos principais, se não o principal músculo da mecânica respiratória, o diafragma, contrai-se (desce)? Assim, os pulmões têm espaço para ficar mais volumosos. Desse modo, a pressão interna (pressão alveolar) ficará menor que a externa (pressão atmosférica), favorecendo a entrada do ar, realizando a inspiração. Outros músculos assessoram a inspiração, por exemplo, esternocleidomastoideo, escalenos, serráteis e intercostais (GUYTON; HALL, 2011).
O oposto ocorre na expiração. O peito contrai-se e o diafragma relaxa (sobe). Imagine uma garrafa de água vazia, com a tampa bem fechada. Subentende-se que existe uma pressão interna. Agora, aperte a garrafa com muita força. Percebeu como a pressão interna ficou bastante elevada? Isso é o que ocorre em nossos pulmões no momento da expiração. Com a contração do peito e músculos abdominais, mais a subida do diafragma e a participação dos músculos intercostais, ocorrerá uma compressão, a qual eleva a pressão interna, deixando-a maior que a pressão externa, favorecendo a saída do ar, em especial, a eliminação do CO2.
Em síntese, em uma respiração normal, na inspiração, ocorre a contração do diafragma, os músculos intercostais externos + esternocleidomastoideos elevam o esterno, os serráteis anteriores elevam as costelas e os escalenos elevam as 2 primeiras costelas. Na inspiração máxima, pode existir aumento da caixa torácica em até 20%. Já na expiração, ocorre relaxamento do diafragma, o reto abdominal puxa para baixo as costelas inferiores, ao mesmo tempo que outros músculos abdominais comprimem-se, empurrando o diafragma para cima, tudo isso auxiliado pela atividade dos intercostais internos. A parede torácica e as estruturas abdominais comprimem os pulmões (diminuem a pressão em relação à atmosfera) e expelem o ar (WARD; WARD; LEACH, 2012).
Para avançarmos no que se refere ao entendimento do sistema respiratório, observe a figura a seguir.
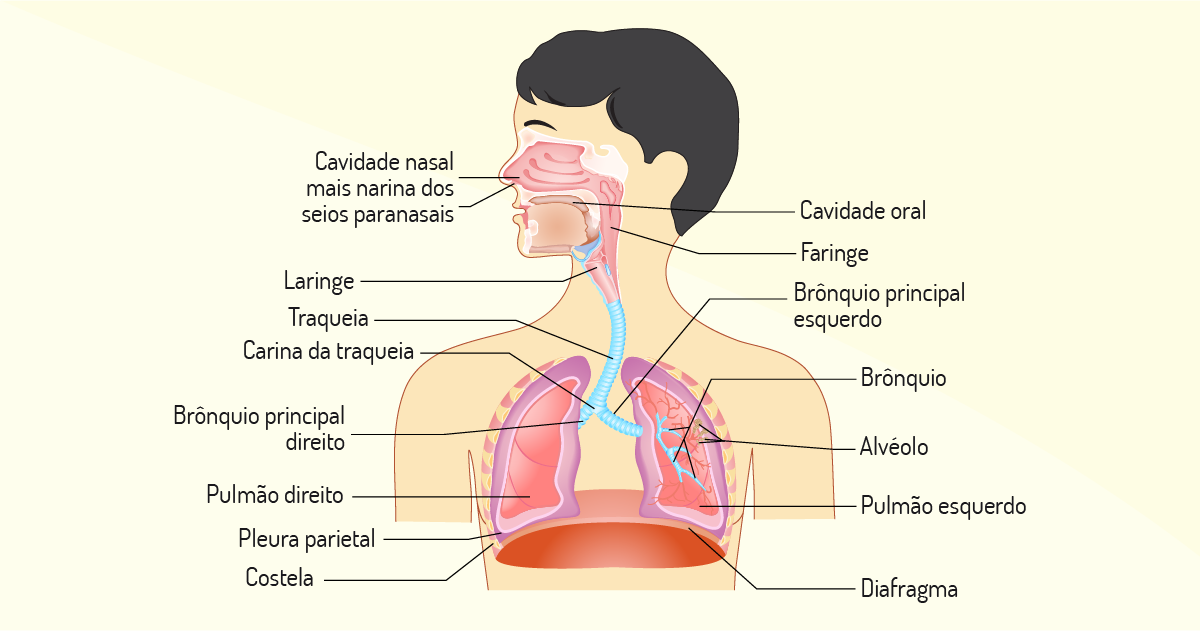
Quais são as funções do nariz para o processo respiratório? É possível perceber que o nariz apresenta três funções principais: aquecer o ar ao longo do septo nasal, umedecer o ar e filtrá-lo parcialmente.
A faringe faz parte tanto do sistema respiratório quanto do gastrointestinal. Sentimos a garganta ressecada quando respiramos pela boca, pois ocorre um ressecamento do muco nesta região. Da faringe, o ar chega à laringe, local onde encontram-se as cordas/pregas vocais que, no momento expiratório, possibilitará a fonação, que auxiliará no mecanismo de fala. Evidentemente, outras estruturas da boca participarão da articulação para que a fala seja possível. No processo, estão os lábios, língua e palato mole, e os ressonadores são boca, nariz, paranasais, faringe e, até mesmo, a cavidade torácica.
Voltando à entrada do ar e seu direcionamento até os pulmões, depois de passar pela laringe, este alcançará a traqueia. Realize o seguinte exercício: coloque seu indicador no meio do pescoço. Agora, desça seu dedo até aproximar-se da clavícula. Você sentirá uma estrutura que parece aparentar vários anéis. Essa característica existe para que a traqueia fique aberta. Assim, existem múltiplos anéis cartilaginosos, os quais impedem o seu colamento, permitindo o livre fluxo de ar para os alvéolos.
Após a traqueia, o tubo respiratório ficará cada vez mais fino. Primeiro, os brônquios e, depois, os bronquíolos. Substâncias indesejadas que, por ventura, passaram pelos primeiros filtros serão presas no muco desses canais bastantes pequenos e, por consequência, serão empurrados por cílios para cima.
Após os bronquíolos, o ar chega aos alvéolos, para a realização das trocas gasosas.
O sistema respiratório apresenta, em especial, dois pulmões, as vias aéreas e um espaço morto, composto pelas estruturas anatômicas que não realizam trocas gasosas. Sobre funções do aparelho respiratório, analise as afirmativas seguintes.
I. O sistema respiratório tem, por função, a troca de gases, fala e filtração;
II. Nas vias aéreas, ao longo da traqueia, dos brônquios e bronquíolos, ocorre a hematose;
III. O sistema respiratório deve filtrar, aquecer e umidificar o ar inspirado.
É(são) correta(s) a(s) afirmativa(s):
I, apenas.
Incorreta. A afirmativa III também é correta. O sistema respiratório possui, como função, filtrar, aquecer e umidificar o ar inspirado, porém sua principal função é a hematose, ou seja, a troca gasosa.
II, apenas.
Incorreta. A hematose ocorre nos alvéolos, localizados no pulmão, e não nas vias aéreas, ao longo da traqueia, dos brônquios e bronquíolos, portanto, está incorreta. As afirmativas corretas são a I e a III.
III, apenas.
Incorreta. A afirmativa I também está correta. O sistema respiratório possui, como função, filtrar, aquecer e umidificar o ar inspirado, porém sua principal função é a hematose, ou seja, a troca gasosa.
I e III.
Correta: As afirmativas corretas são a I e a III. O sistema respiratório possui, como função, filtrar, aquecer e umidificar o ar inspirado, porém sua principal função é a hematose, ou seja, a troca gasosa. A afirmativa II é incorreta, pois a hematose ocorre nos alvéolos, localizados no pulmão, e não nas vias aéreas, ao longo da traqueia, dos brônquios e bronquíolos.
I, II e III
Incorreta, A afirmativa II é incorreta. A hematose ocorre nos alvéolos, localizados no pulmão, e não nas vias aéreas, ao longo da traqueia, dos brônquios e bronquíolos. As afirmativas corretas são a I e a III. O sistema respiratório possui, como função, filtrar, aquecer e umidificar o ar inspirado, porém sua principal função é a hematose, ou seja, a troca gasosa.
Caro(a) aluno(a), os seres humanos captam o ar atmosférico do meio ambiente e este chegará até os pulmões, ganhará a corrente sanguínea e, por fim, chegará aos músculos. Quando o O2 está presente nas células musculares, em especial nas mitocôndrias, é possível produzir energia (Adenosina Trifosfato - ATP). Com esse composto químico, o trabalho muscular será possível.
Sobre essa temática, o transporte de O2 envolve os sistemas respiratório e circulatório. O sistema respiratório processa o movimento do ar para dentro e para fora dos pulmões, juntamente com a troca de O₂ e CO₂ entre os pulmões e o sangue. Já o sistema circulatório realiza o transporte de O₂ e CO₂ pelo sangue, assim como propicia a permuta gasosa entre o sangue e o músculo.
A distribuição e o fluxo sanguíneo dependem de inúmeras variáveis, sobretudo a necessidade de algum tecido corporal específico de receber sangue oxigenado e rico em nutrientes ou, por outro lado, eliminar catabólitos. Por exemplo, quando em repouso, aproximadamente 20% do fluxo sanguíneo é direcionado para os músculos esqueléticos e o restante para os órgãos viscerais. Agora, imagine-se correndo. Em qual dessas estruturas corporais necessita-se de mais energia, nas pernas ou no aparelho gastrointestinal? Claramente, nos membros inferiores. Desse modo, em exercício, há uma inversão neste quadro, ou seja, a maior parte do sangue será distribuída para os músculos esqueléticos dos membros inferiores envolvidos na corrida e pouco sangue será levado à área visceral. Em exercícios máximos, os músculos esqueléticos recebem cerca de 80 a 90% do fluxo sanguíneo total (GUYTON; HALL, 2006; MARIEB; HOEHN, 2009).
Como esse redirecionamento de sangue acontece? Por mecanismos de vasoconstrição e vasodilatação. Vamos fazer uma analogia. Uma bebida que apresenta consistência espessa é mais fácil de ser ingerida com um canudo mais calibroso. Agora, se no lugar fosse utilizado um canudo fino, propício para ingestão de bebidas mais fluidas, como água, seria mais difícil tomar a bebida em referência. Assim também acontece com os casos de vasoconstrição e vasodilatação.
Voltamos, agora, às características técnicas desses mecanismos. Vasoconstrição é quando existe redução na luz do vaso; quando, por exemplo, uma arteríola fica contraída e com pouco espaço para a fluidez sanguínea. Isso assemelha-se ao exemplo anterior de tomar a bebida por um canudo normal de água ou suco. Agora, ficou fácil de definir o que é vasodilatação, pois é o mecanismo completamente oposto, que faz com que as arteríolas fiquem maiores, facilitando a movimentação sanguínea.
Para que a vasodilatação ocorra, um simples efeito local é necessário para desencadear o processo, como o aumento da temperatura, elevação da concentração de CO₂, alterações nos íons de potássio e hidrogênio, bem como nos níveis de adenosina e lactato ou, simplesmente, na redução do O₂ (GUYTON; HALL, 2011).
Concorda que, se uma alteração no equilíbrio interno ocorrer, necessitará de um evento controlador? Por exemplo, se sobram substâncias tóxicas ou falta algum composto importante, a rede vascular deve facilitar ou dificultar o movimento sanguíneo? Pois bem, é exatamente o que ocorre em todos os momentos em nosso organismo. Algumas redes vasculares geram vasoconstrição, o que diminuiu o fluxo de sangue em dada região. Já outras redes tubulares promovem vasodilatação, acelerando a chegada e saída de sangue rico em O2 e nutrientes ou remoção de substâncias indesejadas, respectivamente.
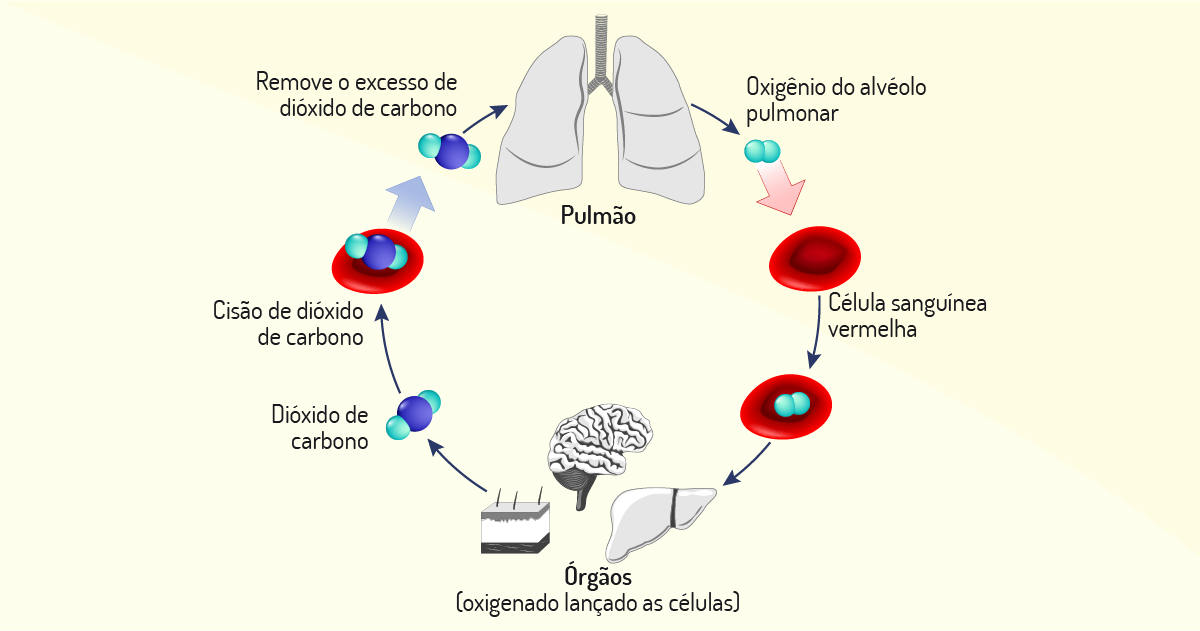
Mas como ocorre o transporte dos gases na corrente sanguínea? Esse transporte é essencial para a via, pois atua na manutenção do metabolismo das células (respiração celular). As células corporais necessitam, constantemente, de receber oxigênio e liberar metabólitos, por exemplo, o dióxido de carbono. É pela corrente sanguínea que ocorre o transporte dos gases, promovendo o fluxo entre os pulmões e o organismo. Mesmo sendo transportados pelo sangue, o oxigênio e o dióxido de carbono utilizam diferentes vias de transporte.
O oxigênio inspirado é difundido para dentro dos capilares pulmonares, para a corrente sanguínea, e depois será transportado até às células do corpo, dissolvido no plasma ou ligado à hemoglobina no interior dos glóbulos vermelhos. O oxigênio é praticamente insolúvel na água e apenas 3 ml (2%) serão transportados no plasma por cada litro de sangue. Nos capilares sanguíneos, o oxigênio irá desligar-se da hemoglobina e será liberado no plasma. Após isso, irá difundir-se para as células dos tecidos e órgãos.
Já o dióxido de carbono pode ser transportado e dissolvido no plasma, ligado à hemoglobina, e a forma de íon hidrogenocarbonato (HCO-3). O dióxido de carbono irá difundir-se das células para o sangue, reagir com a água no interior das hemácias, formando-se o íon hidrogenocarbonato e H+. Este HCO-3 passará para o plasma, onde será transportado, e o H+ irá ligar-se à hemoglobina, o que acelera a libertação do oxigênio.
A saturação de oxigênio é utilizada para indicar a quantidade deste gás em percentagem no sangue. Em outras palavras, refere-se ao nível de oxigenação do sangue. A oxigenação é produzida quando o oxigênio entra nos tecidos corporais. O sangue oxigena-se nos pulmões, local onde as moléculas de oxigênio viajam do ar para o sangue para combinação com a hemoglobina. A saturação de oxigênio no sangue é utilizada como parâmetro para avaliar a função respiratória (KACH; KACH; MCARDLE, 2013).
Assista à videoaula do professor Rogério Grozzi sobre o Sistema circulatório – circulação pulmonar e sistêmica (esquema didático). Rogério, que é fisioterapeuta ensina, de forma didática e esquemática, fala da circulação sistêmica e pulmonar, como visto neste material. Acesse o link: <https://bit.ly/2SwWLRL>. Acesso em: 12 jul. 2019.

Com um efeito local sendo desencadeado, por exemplo, durante a atividade muscular voltada à prática de exercícios físicos, uma área localizada acumulará muito CO2, em virtude da produção metabólica de energia. Possivelmente, serão acumulados íons de hidrogênio e isso resultará na elevação de temperatura. Desse modo, para facilitar a troca de sangue “sujo” por um sangue “limpo”, o movimento sanguíneo deve ser intensificado, ou seja, vasodilatação periférica para a musculatura em questão. Assim, substâncias relaxantes de derivação endotelial, como óxido nitroso, serão liberadas e reguladas pelo sistema nervoso central, em resposta metabólica a uma modificação bioquímica local, que também estão associadas ao aumento nos níveis de noradrenalina ou queda nos níveis de O₂.
Caro(a) aluno(a), esses mecanismos de vasoconstrição e vasodilatação antes mencionados ocorrem o tempo todo em nosso organismo e de maneira antagônica. Sempre que ocorrer vasoconstrição de pequenas arteríolas de órgãos viscerais, uma vasodilatação ocorrerá para os músculos esqueléticos; o inverso também é verdadeiro.
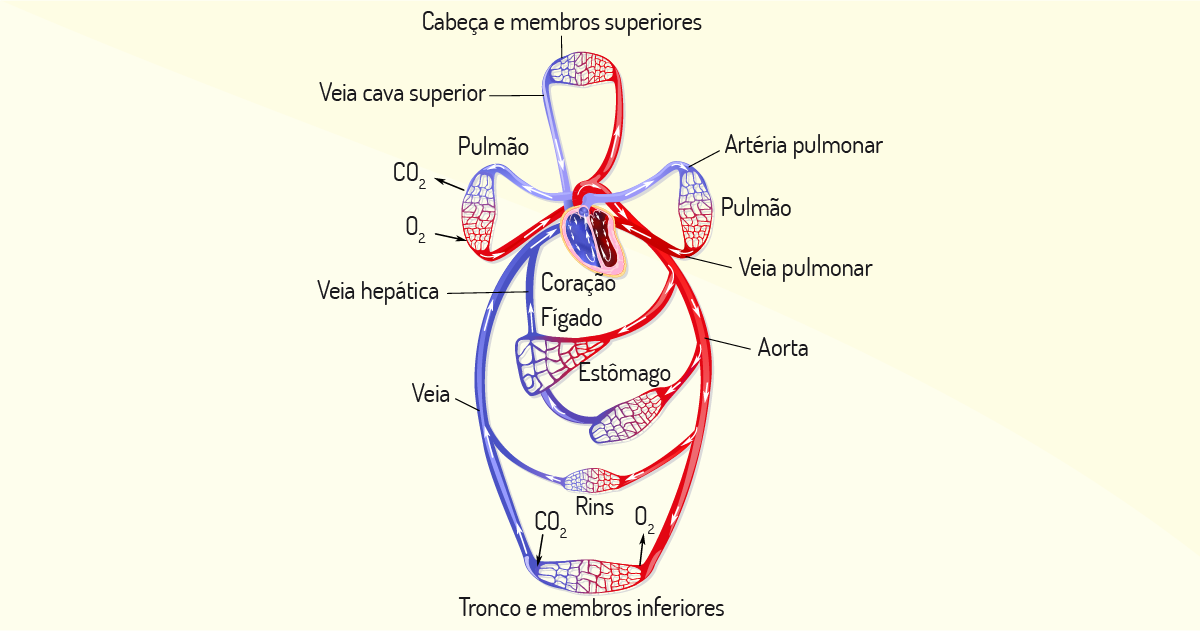
Caro(a) aluno(a), resumindo, veja que todo nosso sangue é distribuído pelo processo de circulação sanguínea. Parte desta circulação é voltada aos membros inferiores, parte para o tronco e parte para os membros superiores e tronco.
A distribuição do fluxo sanguíneo pelos tecidos corporais ou perfusão tecidual está diretamente relacionada à necessidade de momento, ou seja, depende de quanto sangue o indivíduo necessita para determinada região tecidual, para que as atividades do organismo ocorram da melhor maneira possível. Sobre a distribuição de sangue aos tecidos, assinale a alternativa correta.
Músculos esqueléticos recebem pouco sangue em momentos esportivos e muito sangue em momentos de repouso.
Incorreta. Pelo contrário, músculos esqueléticos recebem pouco sangue em momentos de repouso e muito sangue em momentos esportivos.
A necessidade de resfriamento sanguíneo em um momento esportivo fará com que muito sangue seja represado abaixo da pele.
Incorreta. A necessidade de resfriamento sanguíneo em um momento esportivo fará com que pouco sangue seja represado abaixo da pele.
Músculos esqueléticos recebem pouco sangue em momentos de repouso e uma inversão ocorre em momentos esportivos.
Correta: Durante o exercício físico, como na prática esportiva, os músculos exigem uma grande quantidade de sangue
A região visceral recebe grande quantidade de sangue em momentos de prática esportiva.
Incorreta. A região visceral recebe pequena quantidade de sangue em momentos de prática esportiva.
O cérebro recebe sangue em grandes quantidades apenas em repouso, praticamente zerando o volume sanguíneo em momentos esportivos.
Incorreta. O cérebro recebe grandes quantidades de sangue o tempo todo, seja em repouso ou em movimento.
Caro(a) aluno(a), assim como qualquer sistema fisiológico corporal, o cardiovascular e o respiratório podem sofrer com doenças muito comuns, como a hipertensão arterial e a doença pulmonar obstrutiva crônica (DPOC). Leia sobre elas na sequência.
A hipertensão arterial sistêmica (HAS), comumente conhecida como “pressão alta”, é uma condição clínica decorrente de vários fatores, sendo caracterizada por níveis elevados e sustentados da pressão arterial (PA), com valores iguais ou maiores que 140 x 90mmHg e frequentemente associada a alterações funcionais ou estruturais dos órgãos alvo, como coração, encéfalo, rins e vasos sanguíneos. Na HAS, há alterações metabólicas, com consequente aumento do risco de eventos cardiovasculares fatais e não fatais (TORTORA; DERRICKSON, 2016).
A HAS também está associada a um aumento da incidência de todas as causas de mortalidade por doenças cardiovasculares (DC), derrame, doenças coronárias, insuficiência cardíaca, doença arterial periférica e insuficiência renal. É uma doença silenciosa, em que o paciente não sente nenhum tipo de sinal (TORTORA; DERRICKSON, 2016).
A pressão arterial é determinada pelo produto do débito cardíaco (DC) e da resistência vascular periférica (RVP). A contração e o relaxamento do miocárdio, o volume de sangue circulante, o retorno venoso e a frequência cardíaca influenciam o DC.
De acordo com Sanjuliani (2002, p. 1),
assim como a RVP é determinada por mecanismos vasoconstritores e vasodilatadores como o sistema nervoso simpático (SNS), o sistema renina angiotensina e a modulação endotelial. A RVP depende também da espessura da parede das artérias, existindo uma potencialização ao estímulo vasoconstritor nos vasos nos quais há espessamento de suas paredes. Em muitos indivíduos com HA a elevação da PA é decorrente do aumento da RVP enquanto em alguns, a elevação do DC é o responsável pela HA.
A seguir, veremos os sintomas.
Muitas vezes, as pessoas não são diagnosticadas por conta de a HAS ser assintomática (não apresenta sintomas). Entretanto, algumas pessoas podem ter um ou mais dos seguintes sintomas de hipertensão: cefaleia, tontura, batimento cardíaco irregular ou rápido, bem como hemorragias nasais, fadiga e visão turva. Porém, mesmo sem sintomas, a HAS, quando não tratada, pode gerar consequências graves. Veja, na figura a seguir, algumas das consequências da HAS.
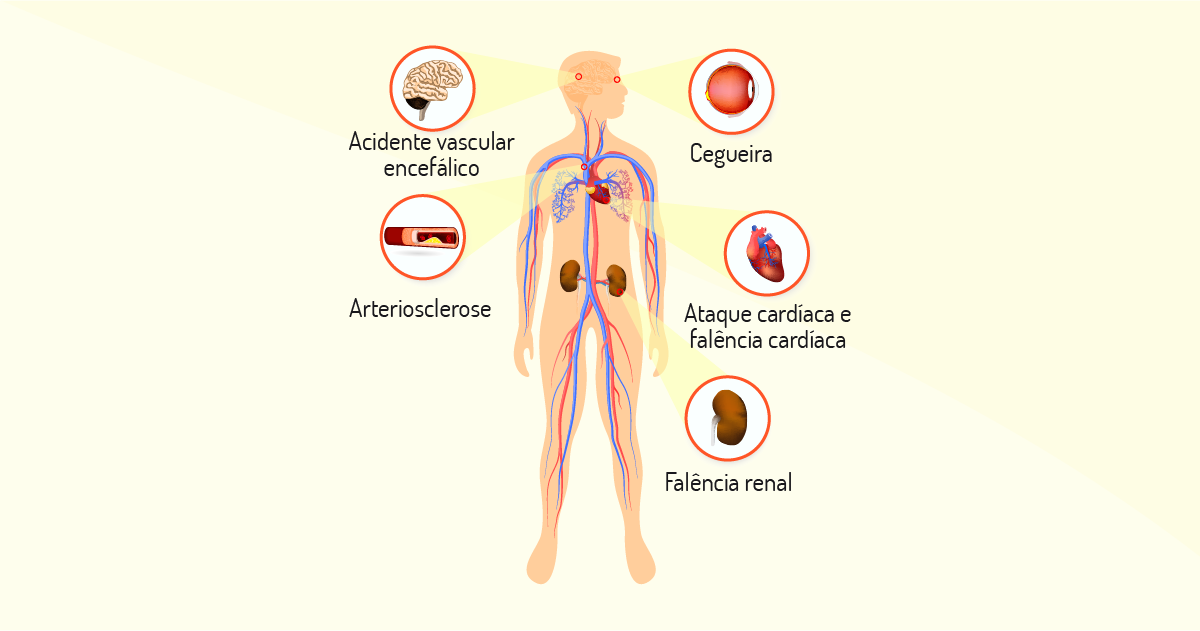
Como consequência da HAS, tem-se algumas comorbidades associadas: acidente vascular encefálico, arteriosclerose, falência renal, ataque cardíaco e falência cardíaca, além de cegueira.
Foram registradas cerca de 7,6 milhões de mortes em todo o mundo por ano, sendo estas atribuídas à elevação da PA. Do total de mortes, 54% está relacionada ao acidente vascular encefálico (AVE) e 47% à doença isquêmica do coração (DIC), a maioria ocorrendo em países de baixo e médio nível de desenvolvimento econômico e mais da metade em indivíduos entre 45 e 69 anos de idade (TORTORA; DERRICKSON, 2016).
No Brasil, as DC têm sido a principal causa de mortes. Em 2007, ocorreram 308.466 óbitos por doenças relacionadas ao aparelho circulatório. Foi observado, entre os anos de 1990 a 2006, uma tendência lenta e constante de redução das taxas de mortalidade cardiovascular. Em 2011, as DC foram responsáveis por 42% das mortes no Brasil. Em 2015, ocorreram 424.0,58 mortes por DC.
As DC são responsáveis por alta frequência de internações, tendo um impacto econômico elevado para a sociedade. Somente no mês de novembro de 2009 foram contabilizadas 91.970 internações por DC, resultando em um custo de R$165.461.644,33 para o SUS e, consequentemente, para a sociedade brasileira (DATASUS).
A doença renal terminal, que é uma condição frequente observada na HAS, levou a inclusão de 94.282 indivíduos para programas de diálise no SUS, sendo registrados 9.486 óbitos em 2007 (TORTORA; DERRICKSON, 2016).
O diagnóstico de HAS torna-se mais comum com a idade para ambos os sexos, alcançando cerca de 8% dos indivíduos entre os 18 e os 24 anos (BRASIL, 2018, on-line). A proporção de brasileiros, segundo o Ministério da Saúde, diagnosticados com hipertensão arterial vem aumentando. Em 2006, os casos passavam de 21,6%, elevando-se para 23,3% em 2010. Em 2018, 30 milhões de pessoas possuíam hipertensão arterial.
Considerando os valores de PA ≥ 140/90 mmHg para hipertensão estágio 1 (vide valores de referência no quadro a seguir), foi encontrada prevalência de 50% entre indivíduos de 60 a 69 anos e 75% acima de 70 anos. Foi identificado que, entre os sexos, a prevalência de HAS foi de 35,8% nos homens e de 30% em mulheres, semelhante a de outros países. No mundo, há uma prevalência de 37,8% em homens e 32,1% em mulheres (TORTORA; DERRICKSON, 2016).
Tabela 3.1 - Classificação da pressão arterial de acordo com a medida casual no consultório (> 18 anos)
Fonte: SBC (2007, on-line).
Dada a classificação da pressão arterial referente às medidas na Tabela 3.1, veremos, a seguir, os tipos de hipertensão.
A HAS é classificada como Primária ou Secundária. A HA Primária, também conhecida por hipertensão “essencial”, não possui uma causa conhecida. Entretanto, fatores genéticos e estilo de vida, bem como o peso corporal e a ingestão de sal estão diretamente envolvidos. 95% das pessoas diagnosticadas com hipertensão encontram-se nesta categoria. Já na HA Secundária, é possível identificar a causa da hipertensão, por exemplo, doenças renais, problemas na artéria aorta e algumas doenças endocrinológicas, bem como gravidez, o uso de contraceptivos orais e abuso de ingestão de álcool. A HA Secundária é menos prevalente, sendo em torno de 3% a 5%.
Medida inadequada da pressão arterial; tratamento inadequado; a não adesão ao tratamento; casos de hipertensão do avental branco; progressão das lesões nos órgãos-alvos da hipertensão; interação medicamentosa e presença de comorbidades são casos que devem ser levados em conta antes de investigarem causas secundárias de HAS. Leia sobre HA Secundária nas VI Diretrizes Brasileira de Hipertensão.
A hipertensão arterial pulmonar (HAP) é caracterizada pela presença de vasoconstrição pulmonar, por trombose in situ e pelo remodelamento vascular, podendo levar à insuficiência ventricular direita progressiva e ao óbito. A hipertensão pulmonar (HP) é definida pela presença de pressão média da artéria pulmonar maior que 25mmHg em repouso ou maior que 30 mmHg em exercício, com pressão de oclusão da artéria pulmonar menor que 15mmHg. A HP pode ser desenvolvida por meio da insuficiência ventricular esquerda, doenças do tecido conectivo, embolia pulmonar crônica, dentre outras causas. Ademais, é classificada por hipertensão arterial pulmonar idiopática (HAPI), pois não há nenhum fator causal identificado.
Observando dados norte-americanos e europeus, notamos uma incidência de HAPI de um a dois casos por milhão por ano e uma prevalência de 15 casos por milhão de habitantes. Há predominância de HAPI para o sexo feminino, na razão aproximada de 2:1 e início dos sintomas predominantemente após os 20 ou 30 anos. No Brasil, não há dados sobre HP, dificultando, assim, o desenvolvimento de protocolos de investigação e tratamento para a população brasileira.
A doença pulmonar obstrutiva crônica, também conhecida como DPOC, é uma doença inflamatória das vias aéreas, parênquima pulmonar e vasos pulmonares com repercussões sistêmicas. Atualmente, não se considera a doença pulmonar obstrutiva crônica apenas como doença pulmonar, e sim como sistêmica, que inicia no sistema respiratório.
As células inflamatórias ativadas liberam uma diversidade de mediadores inflamatórios, como a interleucina, fator de necrose tumoral, leucotrieno B4, dentre outros. Esses mediadores químicos agridem as estruturas pulmonares e mantêm a inflamação de origem neutrofílica. Outras alterações fisiopatológicas presentes são o desequilíbrio entre proteinases e antiproteinases e o estresse oxidativo. A exposição a partículas e gases inalados que, na maioria das vezes, são provenientes da fumaça do cigarro é a grande causa da agressão pulmonar e do desenvolvimento do processo inflamatório.
As características das alterações da doença pulmonar obstrutiva crônica acontecem tanto nas vias aéreas periféricas quanto centrais, no parênquima pulmonar e nos vasos pulmonares. Nos brônquios pequenos e bronquíolos menores, ocorrem inflamações cíclicas, que cessam por levar a distorção com remodelação estrutural da parede das vias aéreas, acrescentando o tecido cicatricial com conteúdo abundante em colágeno, diminuindo a luz e ocorrendo obstrução fixa e irreversível.
Na traqueia, brônquios e bronquíolos menores, que são vias aéreas maiores, existe a tendência à infiltração de células inflamatórias, principalmente na superfície epitelial, o que expande as células glandulares muco-secretoras e as células inflamatórias na superfície epitelial, além do aumento das células caliciformes, carregando a hipersecreção mucosa.
Quando ocorre o desequilíbrio da proteinase e antiproteinase associado ao estresse oxidativo, leva-se à destruição do parênquima pulmonar. Este desequilíbrio, quanto a maior parte da destruição, é nos bronquíolos respiratórios, ou seja, no centro do ácino, levando ao enfisema centroacinar ou centrolobular, com predominância inicialmente nos ápices pulmonares e, nas formas mais avançadas, atinge difusamente os pulmões.
A forma de enfisema panlobular ou panacinar é caracterizada por uma lesão difusa de todo o ácino e de todo o pulmão, do bronquíolo respiratório aos alvéolos, sendo frequentemente observada a deficiência de alfa 1 antitripsina, ainda que possa apresentar-se, de forma associada ao centro lobular, em uma grande parte de pacientes.
Nos pulmões, as alterações patológicas acabam por levar a alterações funcionais, que caracterizam a doença com disfunção ciliar, hipersecreção mucosa, limitação do fluxo aéreo, alterações nas trocas gasosas, hipersuflação pulmonar, hipertensão pulmonar e cor pulmonale.
A expectoração e tosse crônica são decorrentes da hipersecreção mucosa e da disfunção ciliar, que acontece por muitos anos, antes que apareçam outros sintomas. A restrição ao fluxo aéreo consequente do aumento da resistência nas vias aéreas é a alteração fisiopatológica comum na doença pulmonar obstrutiva crônica e item fundamental para seu diagnóstico.
Quando ocorre a destruição do parênquima pulmonar, existe uma redução da força de retração elástica pulmonar, fazendo com que a expiração ative, levando ao fechamento e aumento de resistência das vias aéreas, com redução dos fluxos expiratórios.
Evolutivamente, na doença pulmonar obstrutiva crônica avançada, com destruição parenquimatosa associada à obstrução das vias aéreas e alterações vasculares pulmonares, fica comprometida a troca gasosa, levando à hipoxemia e, ocasionalmente, à hipercapnia, principalmente quando existe comprometimento dos músculos respiratórios, levando à falência muscular (MOORE; MOORE; AGUR, 2014).
Paralela a essas alterações pulmonares, não se pode esquecer que a hipoxemia, associada a alterações da arquitetura vascular pulmonar, permite que ocorra o aumento da resistência vascular pulmonar, cor pulmonale e hipertensão pulmonar com mau prognóstico (MOORE; MOORE; AGUR, 2014).
Na bronquite crônica, a lesão pulmonar ocorre nos brônquios e bronquíolos, fazendo com que estes fiquem cronicamente inflamados, espessos e com constantes produção de muco. O indivíduo com bronquite crônica, além da falta de ar e cansaço, apresenta um quadro de tosse crônica com expectoração. Já no indivíduo com enfisema pulmonar ocorre a destruição e alargamento dos bronquíolos terminais e alvéolos, que perdem sua elasticidade, favorecendo o aprisionamento de ar nos pulmões.
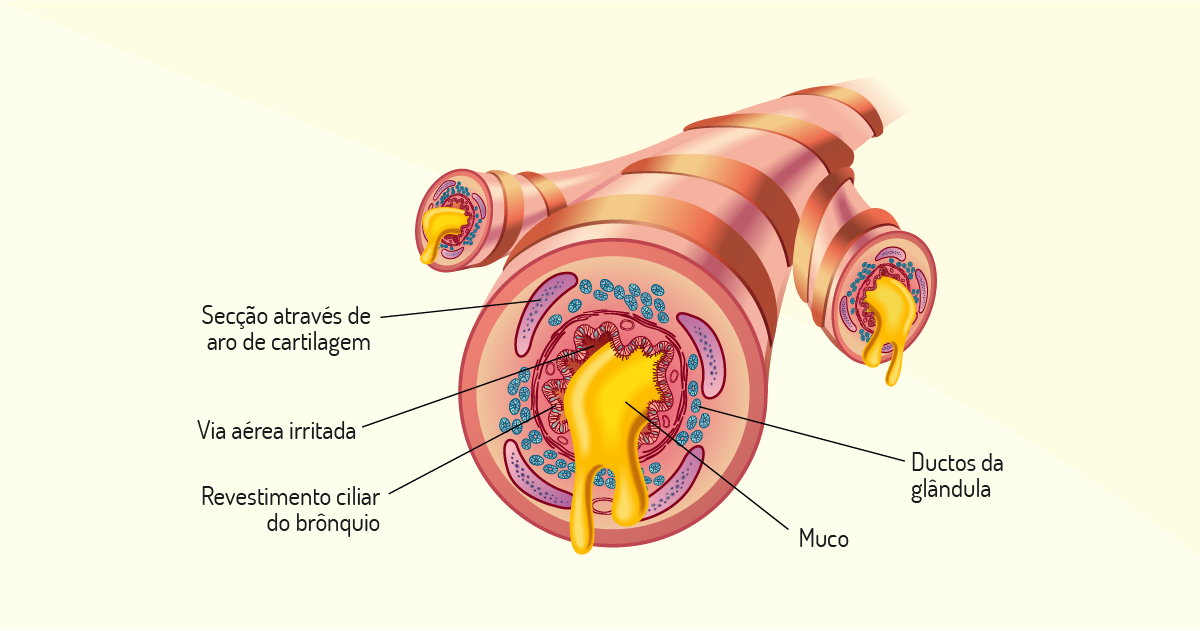
Veja, na figura a seguir, as características anatômicas do enfisema pulmonar.
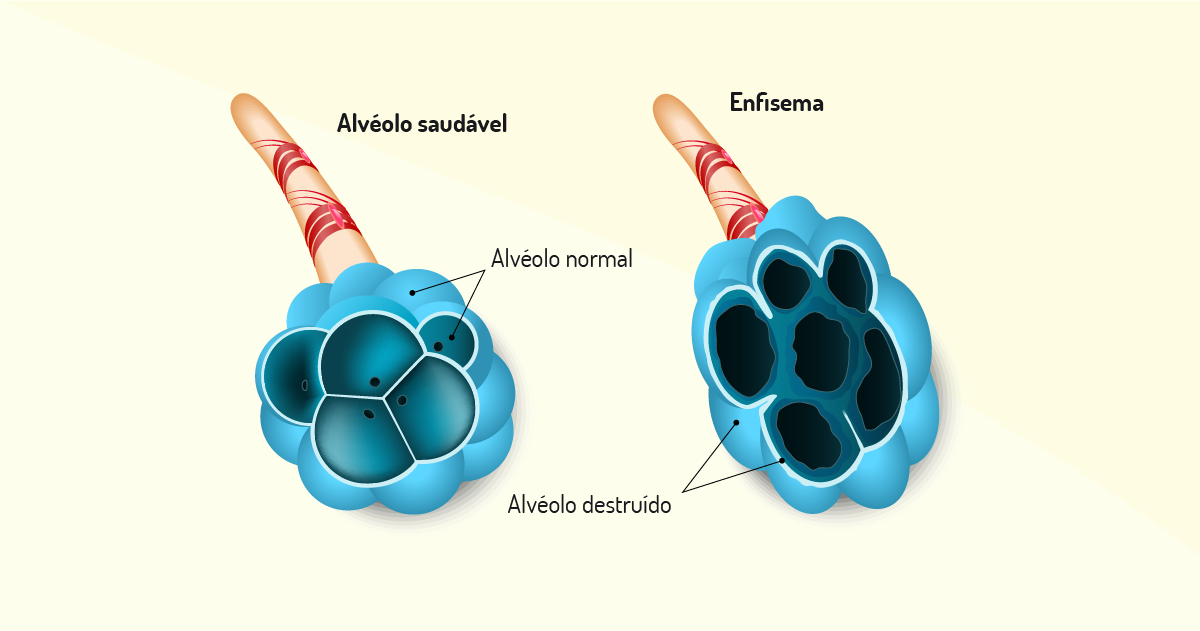
Você pode perceber, na figura anterior, que, no enfisema pulmonar, há, literalmente, destruição do alvéolo.
Antigamente, o sexo masculino era tido como o de maior risco para desenvolver doença pulmonar obstrutiva crônica. Atualmente, já está bem fundamentado que os níveis de prevalência e mortalidade são bastantes próximos entre ambos os sexos, principalmente pelo fato de que aumentou o consumo de tabaco entre as mulheres nos últimos anos.
Em relação aos fatores de risco do hospedeiro, destacamos o fator genético como a deficiência hereditária da alfa 1 antitripsina. O desenvolvimento precoce de enfisema panlobular acontece tanto em fumantes, mas precocemente e mais acentuadamente, quanto em não fumantes. A asma brônquica e a hiper-responsividade das vias aéreas são fatores de risco, os quais podem contribuir para o desenvolvimento da doença pulmonar obstrutiva crônica.
O hábito tabágico é uma exposição ambiental mais responsável por uma maior prevalência de anomalias relacionadas a sintomas respiratórios e função pulmonar, bem como pela maior taxa de mortalidade sobre a doença pulmonar obstrutiva crônica. Nem todos os indivíduos que fumam desenvolvem a doença pulmonar obstrutiva crônica clinicamente, sendo que cerca de 20% acabam por evoluir para as formas clínicas da doença.
A exposição passiva à fumaça de cigarro pode, também, contribuir para os sintomas respiratórios e aparecimento da doença pulmonar obstrutiva crônica. Um pouco menos importante que o cigarro, as exposições suficientemente prolongadas e intensas à poeira e produtos químicos ocupacionais, como fumaça, gases e irritantes e a poluição extra e extradomiciliar, têm sido consideradas fatores de riscos para o desenvolvimento desta doença.
Dentre as doenças crônicas não transmissíveis (DCNT), destaca-se a hipertensão arterial sistêmica (HAS), por sua alta prevalência e por ser um problema grave de saúde pública no Brasil e no mundo. Sobre a hipertensão arterial, analise as afirmações a seguir.
I. Como consequência da hipertensão arterial não tratada, destaca-se a cegueira e a falência renal;
II. A hipertensão arterial primária não possui uma causa conhecida;
III. A presença ou não de sintomas não deve ser considerada como fator decisivo para a adoção de condutas, ou seja, o indivíduo assintomático e com inúmeros fatores de riscos presentes deve ter seu risco definido e, a partir do grau, ter seu acompanhamento estabelecido;
IV. O seguimento do hipertenso não deve estar apenas vinculado à medida da pressão, devendo-se, sempre, avaliar os fatores de risco. O mais importante é que o diagnóstico de hipertensão é a somatória dos fatores de risco e sua interação, ou seja, a avaliação global do risco cardiovascular.
Estão corretas as afirmativas:
I e III, apenas.
Incorreta. A questão II e IV também estão corretas. A hipertensão arterial sistêmica é caracterizada como aumento da pressão que o sangue exerce na parede das artérias. Se não tratada corretamente, pode gerar cegueira, falência renal e cardíaca, por exemplo. Porém é uma doença assintomática, mas, mesmo sem os sintomas, a avaliação global do indivíduo deve ser realizada. Dentre os fatores de risco, enquadram-se a alimentação inadequada, a falta de atividade física, dentre outros.
I, II, III e IV.
Correta: A hipertensão arterial sistêmica é caracterizada como o aumento da pressão que o sangue exerce na parede das artérias. Se não tratada corretamente, pode gerar cegueira, falência renal e cardíaca, por exemplo. Porém, é uma doença assintomática, mas, mesmo sem os sintomas, a avaliação global do indivíduo deve ser realizada. Dentre os fatores de risco, enquadram-se a alimentação inadequada, a falta de atividade física, dentre outros.
III e IV, apenas.
Incorreta. A questão I e II também estão corretas. A hipertensão arterial sistêmica é caracterizada como o aumento da pressão que o sangue exerce na parede das artérias. Se não tratada corretamente, pode gerar cegueira, falência renal e cardíaca, por exemplo. Porém, é uma doença assintomática, mas, mesmo sem os sintomas, a avaliação global do indivíduo deve ser realizada. Dentre os fatores de risco, enquadram-se a alimentação inadequada, a falta de atividade física, dentre outros.
II e IV, apenas.
Incorreta. A questão I e III também estão corretas. A hipertensão arterial sistêmica é caracterizada como o aumento da pressão que o sangue exerce na parede das artérias. Se não tratada corretamente, pode gerar cegueira, falência renal e cardíaca, por exemplo. Porém, é uma doença assintomática, mas, mesmo sem os sintomas, a avaliação global do indivíduo deve ser realizada. Dentre os fatores de risco, enquadram-se a alimentação inadequada, a falta de atividade física, dentre outros.
I e IV, apenas.
Incorreta. A questão II e III também estão corretas. A hipertensão arterial sistêmica é caracterizada como o aumento da pressão que o sangue exerce na parede das artérias. Se não tratada corretamente, pode gerar cegueira, falência renal e cardíaca, por exemplo. Porém, é uma doença assintomática, mas, mesmo sem os sintomas, a avaliação global do indivíduo deve ser realizada. Dentre os fatores de risco, enquadram-se a alimentação inadequada, a falta de atividade física, dentre outros.
Nome do livro: Anatomia & Fisiologia
Editora: Artmed
Autor: Eliane N. Marieb; Hatja Hoehn.
ISBN: B018KHU54A
Conforme discutido neste módulo, a eficiência da atividade corporal depende do aporte de sangue rico em nutrientes e oxigênio. Desse modo, mecanismos de vasoconstrição ou vasodilatação dificultam ou facilitam o aporte de sangue para cada estrutura corporal, de acordo com a necessidade de momento. Posto isso, indica-se essa obra como uma leitura complementar.
